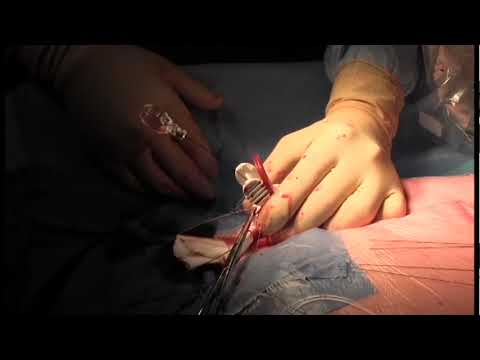
Valve aortique

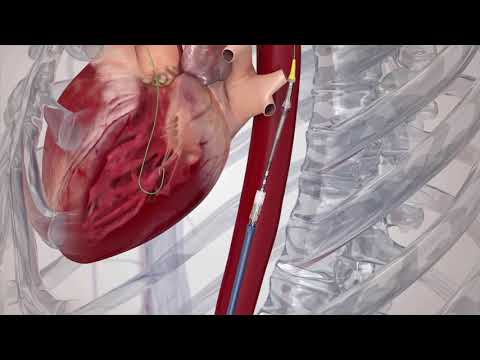
Aujourd’hui près de 10 000 remplacement valvulaire aortique percutanés (TAVI) par an sont réalisés en France et plus de 100 000 dans le monde. Les résultats liés à la simplification technique et au progrès du matériel ont permis de montrer une supériorité de la technique par rapport à la chirurgie chez les patients à haut risque bien sûr, mais équivalente à celle ci, aussi chez les patients que l’on appelle à risque intermédiaire, c’est-à-dire simplement âgés ou porteurs de comorbidité (insuffisance rénale, insuffisance respiratoire, cœur un peu fatigué).
Vous êtes atteint(e) d’un rétrécissement de la valve aortique, la valve qui sépare une cavité cardiaque, le ventricule gauche, de l’aorte, et qui permet en s’ouvrant le passage du sang du cœur vers le reste de l’organisme. Dans votre cas, la valve aortique est atteinte d’une anomalie sévère, un rétrécissement très serré, l’empêchant de s’ouvrir normalement et contribuant à la gravité de votre état.
Le traitement de votre maladie consiste le plus souvent en un remplacement de votre valve malade par une valve artificielle de façon chirurgicale, en utilisant la chirurgie « à cœur ouvert ». Dans votre cas, cette intervention a été considérée par vos médecins et chirurgiens comme non propice car trop risquée dans l’immédiat, étant donné la gravité de votre état général.
Depuis 2007, nous pouvons vous proposer une nouvelle méthode de traitement qui consiste à remplacer votre valve malade par une valve artificielle en évitant l'opération habituelle de chirurgie cardiaque lourde. Cette technique vise à mettre en place une valve biologique chez les patients qui souffrent d’un rétrécissement de la valve aortique sans ouvrir la cage thoracique et sans circulation extra-corporelle.
La mise en place de cette bioprothèse peut être actuellement réalisée par deux techniques en utilisant l'une ou l'autre des méthodes suivantes:
90 % des procédures sont réalisées par voie fémorale sous anésthésie locale.
Vous êtes atteint(e) d’un rétrécissement de la valve aortique, la valve qui sépare une cavité cardiaque, le ventricule gauche, de l’aorte, et qui permet en s’ouvrant le passage du sang du cœur vers le reste de l’organisme. Dans votre cas, la valve aortique est atteinte d’une anomalie sévère, un rétrécissement très serré, l’empêchant de s’ouvrir normalement et contribuant à la gravité de votre état.
Le traitement de votre maladie consiste le plus souvent en un remplacement de votre valve malade par une valve artificielle de façon chirurgicale, en utilisant la chirurgie « à cœur ouvert ». Dans votre cas, cette intervention a été considérée par vos médecins et chirurgiens comme non propice car trop risquée dans l’immédiat, étant donné la gravité de votre état général.
Depuis 2007, nous pouvons vous proposer une nouvelle méthode de traitement qui consiste à remplacer votre valve malade par une valve artificielle en évitant l'opération habituelle de chirurgie cardiaque lourde. Cette technique vise à mettre en place une valve biologique chez les patients qui souffrent d’un rétrécissement de la valve aortique sans ouvrir la cage thoracique et sans circulation extra-corporelle.
La mise en place de cette bioprothèse peut être actuellement réalisée par deux techniques en utilisant l'une ou l'autre des méthodes suivantes:
- Le cathétérisme cardiaque, consistant à introduire cette valve jusqu’au cœur par l’artère fémorale, carotide ou sous clavière.
- La mise en place par chirurgie mini-invasive, c'est à dire sans opération à cœur ouvert, par l'intermédiaire d'une ouverture minime du thorax au niveau de la pointe du cœur (voie trans-apicale), de l’aorte (voie trans-aortique).
90 % des procédures sont réalisées par voie fémorale sous anésthésie locale.
Description de la bioprothèse
Il existe aujourd'hui deux types de bioprothèses. Dans les deux cas, la valve artificielle est faite en péricarde (une fine membrane qui entoure le cœur) d’origine bovine, ou d'origine porcine reproduisant la forme générale d’une valve aortique normale, fixée à l’intérieur d’un grillage métallique tubulaire et expansible (stent). Ces valves sont comprimées à l'extrémité d'un tube (ou cathéter) introduites jusqu'à la valve malade à travers les vaisseaux sanguins ou à travers le cœur lui-même (voie trans-apicale) par guidage radiologique, puis « larguées » au niveau de la valve aortique malade.
Méthodes d’implantation et considérations technologiques
Méthode d'implantation par voie trans-artérielle
Pour introduire la valve artificielle jusqu’au cœur, la voie trans-fémorale est la plus courante. Elle ne peut toutefois être réalisée que si le calibre des artères fémorales est supérieur à 5 mm, et si les artères sont bien perméables, peu sinueuses et peu ou modérément calcifiées.
L’implantation de la prothèse, pratiquée dans une salle interventionnelle est réalisée sous anesthésie locale (le plus souvent) ou générale. Elle comporte tout d'abord la ponction (ou la dénudation) de l'artère fémorale (située sous la peau au pli de l'aine), de l’artère sous clavière, de l’aorte thoracique ou de l’artère carotide. A travers l'artère, un guide métallique est poussé à l'intérieur des conduits artériels jusqu'au cœur. Ce guide est avancé à travers la valve aortique malade jusqu'au ventricule gauche; il servira ensuite de rail pour monter la bioprothèse jusqu'au cœur. La valve malade est parfois dilatée à l'aide de ballonnets gonflables afin de créer un orifice suffisant pour assurer le passage de la bioprothèse. Celle-ci est ensuite avancée sur le guide, poussée à travers la valve aortique malade, puis libérée soit par gonflage d'un ballonnet soit par retrait d'une gaine qui la recouvrait. Elle tient en place par la seule force d'expansion du stent. Après sa mise en place, le bon fonctionnement de la bioprothèse est évalué par angiographie (injection de produit de contraste opaque aux rayons X) et par échocardiographie. A la fin de l'examen qui dure environ deux heures, l'artère est fermée par des points de sutures lorsque l'artère a été dénudée, ou par un système de fermeture interne lorsqu'elle a été ponctionnée.
L’implantation de la prothèse, pratiquée dans une salle interventionnelle est réalisée sous anesthésie locale (le plus souvent) ou générale. Elle comporte tout d'abord la ponction (ou la dénudation) de l'artère fémorale (située sous la peau au pli de l'aine), de l’artère sous clavière, de l’aorte thoracique ou de l’artère carotide. A travers l'artère, un guide métallique est poussé à l'intérieur des conduits artériels jusqu'au cœur. Ce guide est avancé à travers la valve aortique malade jusqu'au ventricule gauche; il servira ensuite de rail pour monter la bioprothèse jusqu'au cœur. La valve malade est parfois dilatée à l'aide de ballonnets gonflables afin de créer un orifice suffisant pour assurer le passage de la bioprothèse. Celle-ci est ensuite avancée sur le guide, poussée à travers la valve aortique malade, puis libérée soit par gonflage d'un ballonnet soit par retrait d'une gaine qui la recouvrait. Elle tient en place par la seule force d'expansion du stent. Après sa mise en place, le bon fonctionnement de la bioprothèse est évalué par angiographie (injection de produit de contraste opaque aux rayons X) et par échocardiographie. A la fin de l'examen qui dure environ deux heures, l'artère est fermée par des points de sutures lorsque l'artère a été dénudée, ou par un système de fermeture interne lorsqu'elle a été ponctionnée.
Bénéfices attendus :
En l’état actuel de nos connaissances, et compte tenu de votre état clinique, la mise en place de cette bioprothèse apparaît être la meilleure solution envisageable pour améliorer vos symptômes et diminuer de façon plus durable les risques de votre maladie. Les bénéfices attendus de ce geste thérapeutique seraient une amélioration rapide de vos symptômes (essoufflement, douleurs thoraciques, malaises), une amélioration également rapide de la contractilité et du fonctionnement de votre cœur, et d'une façon plus générale, une amélioration de votre qualité de vie.
Néanmoins, compte tenu du développement récent de cette technique nouvelle, le recul que nous avons reste encore limité, atteignant au maximum 8 ans pour les études scientifiques publiées.
Néanmoins, compte tenu du développement récent de cette technique nouvelle, le recul que nous avons reste encore limité, atteignant au maximum 8 ans pour les études scientifiques publiées.
Méthode d'implantation par voie trans-apicale :
Cette méthode est proposée lorsque l'état des artères fémorales, carotides et sous clavieres ne permet pas de recourir à la voie artérielle.
La procédure nécessite une anesthésie générale, dans un bloc opératoire du service de Chirurgie Cardiaque disposant aussi d'un appareillage radiologique. Le chirurgien cardiaque aborde la pointe du cœur (l’apex) après une petite ouverture (5 à 10 cm) de la peau et de la paroi thoracique sous le sein gauche. A travers la pointe du cœur exposée, une aiguille est introduite dans le ventricule gauche, puis à travers cette aiguille un guide métallique est avancé du ventricule gauche vers l'aorte à travers la valve aortique malade. Le reste de l'examen est similaire à celui décrit précédemment. Les mesures qui suivent la mise en place sont identiques à celles décrites précédemment. La pointe du cœur est ensuite fermée par suture ainsi que les plans cutanés. L'examen dure environ 3 heures.
Le choix de la méthode d’implantation, trans-artérielle ou trans-apicale, ainsi que le modèle de valve utilisée est discuté par les médecins et les chirurgiens, au vu de l’ensemble des données obtenues au préalable permettant d’évaluer la technique la plus adaptée à votre cas.
La procédure nécessite une anesthésie générale, dans un bloc opératoire du service de Chirurgie Cardiaque disposant aussi d'un appareillage radiologique. Le chirurgien cardiaque aborde la pointe du cœur (l’apex) après une petite ouverture (5 à 10 cm) de la peau et de la paroi thoracique sous le sein gauche. A travers la pointe du cœur exposée, une aiguille est introduite dans le ventricule gauche, puis à travers cette aiguille un guide métallique est avancé du ventricule gauche vers l'aorte à travers la valve aortique malade. Le reste de l'examen est similaire à celui décrit précédemment. Les mesures qui suivent la mise en place sont identiques à celles décrites précédemment. La pointe du cœur est ensuite fermée par suture ainsi que les plans cutanés. L'examen dure environ 3 heures.
Le choix de la méthode d’implantation, trans-artérielle ou trans-apicale, ainsi que le modèle de valve utilisée est discuté par les médecins et les chirurgiens, au vu de l’ensemble des données obtenues au préalable permettant d’évaluer la technique la plus adaptée à votre cas.
Suivi et examens après la sortie de l'hôpital :
Après votre sortie de l'hôpital, des examens en externe devront être pratiqués à un mois, puis annuel pendant 5 ans au maximum comprenant un examen clinique, un électrocardiogramme et une échographie cardiaque.
Autres possibilités de traitement :
Il y a seulement trois autres possibilités de traitement :
- Continuer le traitement médical que vous recevez, mais les effets liés au rétrécissement aortique persisteront
- Faire (ou refaire) une dilatation aortique au ballonnet (élargissement de l'orifice valvulaire aortique au moyen d'un ballonnet gonflable), une technique qui peut améliorer de façon transitoire le fonctionnement de votre valve mais dont les résultats ne se maintiennent pas dans le temps
- Faire remplacer votre valve malade de façon chirurgicale tout en sachant que les chirurgiens qui ont examiné votre dossier pensent que dans votre cas, le risque opératoire est très élevé. Le risque opératoire est évalué à l'aide d'un score intitulé EuroSCORE qui prend en compte l'âge des patients et leur état de santé. Dans votre cas, ce score laisse présager un risque opératoire plus élevé que celui habituellement observé dans les suites de l'intervention, raison pour laquelle l'implantation de la bioprothèse par ces nouvelles méthodes vous a été proposée.
Risques et effets secondaires :
L'implantation de cette bioprothèse sera réalisée par des équipes ayant une grande expérience des techniques appliquées, qu'il s'agisse du cathétérisme cardiaque ou de la chirurgie cardiaque, et tout sera mis en œuvre pour limiter les risques de complication. Nous devons cependant vous présenter une liste complète des complications possibles, certaines étant liées aux techniques usuelles pratiquées depuis de nombreuses années, d'autres liées à l'implantation de la bioprothèse elle-même, un matériel encore récent (premières implantations en 2002) et pour lequel le recul n'est que de quelques années.
Les risques sont tout d'abord ceux du cathétérisme cardiaque, de la coronarographie et de la dilatation de la valve aortique. Les complications potentielles liées à ces gestes thérapeutiques sont : troubles du rythme cardiaque, réaction allergique au produit de contraste, fièvre, saignement pouvant nécessiter une transfusion, complications vasculaires au site d’insertion des cathéters (hématome ou obstruction pouvant donner lieu à un geste de réparation chirurgical), infarctus du myocarde, embolie de matériel valvulaire ou de caillots, dissection de l’aorte (déchirure de la paroi aortique), perforation d'une cavité cardiaque, accident vasculaire cérébral, insuffisance rénale, nécessité d’une intervention chirurgicale en urgence ou différée, décès.
En ce qui concerne les risques liés à la bioprothèse et aux méthodes d'implantation, ce sont les mêmes que ceux précédemment cités auxquelles on doit ajouter des complications spécifiques: déplacement, malposition, thrombose ou infection de l'endoprothèse pouvant conduire à une intervention chirurgicale (éventuellement à un remplacement valvulaire traditionnel sous circulation extra-corporelle), fuite sanguine autour de la valve, obstruction des artères coronaires, saignement intra-péricardique (autour du cœur), détérioration des structures de l'endoprothèse, déchirure ou obstruction artérielle (méthode trans-fémorale), saignement à point de départ cardiaque ou infection de la paroi thoracique (méthode trans-apicale ou transaortique).
En ce qui concerne l'implantation de cette bioprothèse, l'expérience acquise dans le monde porte sur plus des milliers de patients. D’importants progrès technologiques ont été faits. Les techniques d’implantation ont évoluées, sont devenues beaucoup plus simples, et le matériel a été considérablement amélioré, permettant notamment de diminuer le calibre des cathéters.
La mortalité à un mois a ainsi diminué à moins de 10% avec peu de complications sévères (accident vasculaire cérébral < 5%, infarctus du myocarde < 2%, perforation cardiaque < 1%). Sur l’ensemble des implantations mondiales, peu de cas de dysfonctionnement de la bioprothèse à distance de l’implantation ont été notés lorsqu’elle a été bien implantée.
Les risques sont tout d'abord ceux du cathétérisme cardiaque, de la coronarographie et de la dilatation de la valve aortique. Les complications potentielles liées à ces gestes thérapeutiques sont : troubles du rythme cardiaque, réaction allergique au produit de contraste, fièvre, saignement pouvant nécessiter une transfusion, complications vasculaires au site d’insertion des cathéters (hématome ou obstruction pouvant donner lieu à un geste de réparation chirurgical), infarctus du myocarde, embolie de matériel valvulaire ou de caillots, dissection de l’aorte (déchirure de la paroi aortique), perforation d'une cavité cardiaque, accident vasculaire cérébral, insuffisance rénale, nécessité d’une intervention chirurgicale en urgence ou différée, décès.
En ce qui concerne les risques liés à la bioprothèse et aux méthodes d'implantation, ce sont les mêmes que ceux précédemment cités auxquelles on doit ajouter des complications spécifiques: déplacement, malposition, thrombose ou infection de l'endoprothèse pouvant conduire à une intervention chirurgicale (éventuellement à un remplacement valvulaire traditionnel sous circulation extra-corporelle), fuite sanguine autour de la valve, obstruction des artères coronaires, saignement intra-péricardique (autour du cœur), détérioration des structures de l'endoprothèse, déchirure ou obstruction artérielle (méthode trans-fémorale), saignement à point de départ cardiaque ou infection de la paroi thoracique (méthode trans-apicale ou transaortique).
En ce qui concerne l'implantation de cette bioprothèse, l'expérience acquise dans le monde porte sur plus des milliers de patients. D’importants progrès technologiques ont été faits. Les techniques d’implantation ont évoluées, sont devenues beaucoup plus simples, et le matériel a été considérablement amélioré, permettant notamment de diminuer le calibre des cathéters.
La mortalité à un mois a ainsi diminué à moins de 10% avec peu de complications sévères (accident vasculaire cérébral < 5%, infarctus du myocarde < 2%, perforation cardiaque < 1%). Sur l’ensemble des implantations mondiales, peu de cas de dysfonctionnement de la bioprothèse à distance de l’implantation ont été notés lorsqu’elle a été bien implantée.
Registre France TAVI
Lors de votre hospitalisation, les médecins vous proposeront de participer à un registre médical.
L’objectif de ce registre multicentrique français est d’évaluer la sûreté et l’efficacité de l’implantation de ces bioprothèses et les résultats au long cours.
L'implantation de la bioprothèse percutanée s’adresse uniquement aux patients atteints d’un rétrécissement aortique grave, qui ne peuvent pas être opérés en raison des risques chirurgicaux élevés que comporterait une chirurgie à cœur ouvert, et dont les symptômes (c’est à dire toutes les conséquences néfastes de cette maladie) ne peuvent plus être améliorés par le simple traitement médical.
Si vous acceptez de participer à cette étude, il faut comprendre qu'un échec d'implantation ou un résultat insuffisant pourrait conduire à rediscuter l'indication opératoire pour remplacement valvulaire aortique, éventuellement en urgence.
Votre participation à ce registre est volontaire. Vous devez bien comprendre les avantages et les inconvénients qui vous sont expliqués dans cette fiche d'information tout en sachant que les effets secondaires de cette nouvelle technique ne sont pas encore tous connus.
L’objectif de ce registre multicentrique français est d’évaluer la sûreté et l’efficacité de l’implantation de ces bioprothèses et les résultats au long cours.
L'implantation de la bioprothèse percutanée s’adresse uniquement aux patients atteints d’un rétrécissement aortique grave, qui ne peuvent pas être opérés en raison des risques chirurgicaux élevés que comporterait une chirurgie à cœur ouvert, et dont les symptômes (c’est à dire toutes les conséquences néfastes de cette maladie) ne peuvent plus être améliorés par le simple traitement médical.
Si vous acceptez de participer à cette étude, il faut comprendre qu'un échec d'implantation ou un résultat insuffisant pourrait conduire à rediscuter l'indication opératoire pour remplacement valvulaire aortique, éventuellement en urgence.
Votre participation à ce registre est volontaire. Vous devez bien comprendre les avantages et les inconvénients qui vous sont expliqués dans cette fiche d'information tout en sachant que les effets secondaires de cette nouvelle technique ne sont pas encore tous connus.
Confidentialité :
Toutes les données vous concernant resteront confidentielles. Aucune autorité sanitaire habilitée ayant en charge l'évaluation des données n’aura accès à votre identification personnelle par le biais des documents ou enregistrements vous concernant.
Le fichier informatique que nous utilisons pour le recueil des données fait l'objet d'une autorisation de la Commission Nationale Informatique et Libertés en application de l’article 8.IV de la loi "informatique et libertés" (traitements justifiés par l’intérêt public).
Le fichier informatique que nous utilisons pour le recueil des données fait l'objet d'une autorisation de la Commission Nationale Informatique et Libertés en application de l’article 8.IV de la loi "informatique et libertés" (traitements justifiés par l’intérêt public).
Consentement de participation au registre :
Le consentement que vous demandera de signer votre médecin est exigé par la loi Informatique et Libertés en dehors d’un protocole de recherche biomédicale. Il ne présente aucune contrainte pour vous et ne modifie en rien la prise en charge de vos soins. Ce consentement n’implique aucun examen supplémentaire ou traitement particulier supplémentaire, les examens concernés font partie du suivi habituel.
Des données seront recueillies par votre médecin au cours de votre hospitalisation et dans le suivi ultérieur. La nature des informations recueillies concerne des données de santé générales (votre histoire médicale et vos antécédents), les indications à l’implantation de la prothèse, les examens réalisés avant l’implantation et leurs résultats, les modalités de réalisation de l’implantation, les événements et l’évolution de votre état de santé après l’implantation, les examens réalisés après l’implantation, les coordonnées de vos médecins (médecin traitant et cardiologues) et d’un de vos proches.
Les données qui seront analysées seront transmises de façon anonyme par votre médecin. Vous pouvez à tout moment demander des informations complémentaires et exercer auprès de votre médecin le droit d’accès et les droits de rectification des données. Par ailleurs, en application de l’article 56 de la loi du 06.01.1978, vous disposez du droit de vous opposer à la levée du secret professionnel et au traitement de vos données.
En cas de refus de votre part, cela sera sans conséquence sur la relation avec le médecin et la prise en charge.
Des données seront recueillies par votre médecin au cours de votre hospitalisation et dans le suivi ultérieur. La nature des informations recueillies concerne des données de santé générales (votre histoire médicale et vos antécédents), les indications à l’implantation de la prothèse, les examens réalisés avant l’implantation et leurs résultats, les modalités de réalisation de l’implantation, les événements et l’évolution de votre état de santé après l’implantation, les examens réalisés après l’implantation, les coordonnées de vos médecins (médecin traitant et cardiologues) et d’un de vos proches.
Les données qui seront analysées seront transmises de façon anonyme par votre médecin. Vous pouvez à tout moment demander des informations complémentaires et exercer auprès de votre médecin le droit d’accès et les droits de rectification des données. Par ailleurs, en application de l’article 56 de la loi du 06.01.1978, vous disposez du droit de vous opposer à la levée du secret professionnel et au traitement de vos données.
En cas de refus de votre part, cela sera sans conséquence sur la relation avec le médecin et la prise en charge.
Décision d'arrêt de participer à l'étude :
Votre participation à l'étude est volontaire et vous pouvez décider de vous retirer à tout moment sans que ceci soit au détriment de l'attention et de la qualité des soins qui continueront de vous être prodigués par l'équipe de médecins ou de chirurgiens qui vous ont pris en charge. De même, les médecins et chirurgiens participant à ce registre peuvent prendre la décision de l'arrêter ou de vous retirer du registre pour toute raison appropriée et qui vous sera expliquée. Il faut néanmoins préciser qu'une fois la valve posée, elle ne peut en aucune façon être retirée sans intervention chirurgicale.
Droits d'accès :
Vous avez la possibilité de faire valoir vos droits à tout moment afin d’accéder à ces fichiers conformément à la loi, et de les corriger. Votre droit d’accès et de rectification prévu par la loi « Informatique et Libertés du 6 janvier 1978 (modifiée par la loi n°94-548 du 1er Juillet 1994, complétée par un décret d’application le 09.05.1995 et modifiée par la loi du 06.08.2004) s’exerce à tout moment auprès du médecin responsable de l'implantation.